Ліки від а до я -
Хвороби -
Калькулятор калорій -
Магнітні бурі -
Дієти -
Очищення організму -
Схуднення -
Молочниця
Геморой -
Лікування -
Косметологія -
Поради -
Інсульт -
Інфаркт -
Діабет -
Варикоз -
Вправи -
Covid-19
Ліки та препарати
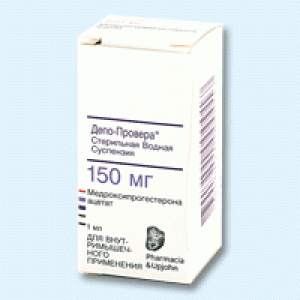
Депо-провера
Фармація Н. В./С. А., Бельгія
Інструкція
Загальна характеристика:
міжнародна та хімічна назви: medroxyprogesterone; 17-альфа-гідрокси-6-альфа-метилпрогестерону ацетат;
основні фізико-хімічні властивості: біла суспензія;
склад: 1 мл суспензії містить 150 мг медроксипрогестерону ацетату;
допоміжні речовини: натрію хлорид, метилпарагідроксибензоат, пропіл парагідроксибензоат, полісорбат 80, макроголь 3350, вода для ін’єкцій.
Форма випуску. Суспензія стерильна водна.
Фармакотерапевтична група. Гормональні контрацептиви для системного застосування. Код АТС G03A C06.
Фармакологічні властивості. Фармакодинаміка. Медроксипрогестерону ацетат є прогестогеном і похідним прогестерону.
Медроксипрогестерону ацетат (МПА) є синтетичною молекулою прогестину (структурально подібною до ендогенного гормону прогестерону), вплив якої на ендокринну систему проявляється у такий спосіб:
пригнічення гонадотропінів гіпофіза (фолікулостимулюючого і лютеїнізуючого гормонів);
зменшення у крові рівнів адренокортикотропного гормону і гідрокортизону;
зменшення рівня циркулюючого тестостерону;
зменшення рівня циркулюючого естрогену (цей ефект досягається двома шляхами – шляхом пригнічення фолікулостимулюючого гормону і шляхом ензиматичної індукції печінкової редуктази, яка збільшує кліренс тестостерону з подальшим зменшенням конверсії андрогенів в естрогени).
Результати таких властивостей препарату проявляються у числених фармакологічних ефектах, наведені нижче.
При застосуванні для контрацепції. Внутрішньом’язова ін’єкція МПА, що вводиться у рекомендованій дозі кожні три місяці, пригнічує секрецію гонадотропінів, які, в свою чергу, попереджають дозрівання фолікулів і овуляцію, що призводить до потоншення ендометрія.
При застосуванні в гінекології. МАП, який призначається жінкам в рекомендованих дозах парентерально разом з відповідними естрогенами проліферативно трансформує секретуючий ендометрій. Також було відмічено андроген етичний і анаболічний ефекти, але препарат не має значної естрогенної дії. Парентерально введений МПА пригнічує вироблення гонадотропіну, який в свою чергу запобігає дозріванню фолікулів і овуляції.
Втрата мінеральної щільності кісток у дорослих жінок. При призначенні МПА по 150 мг протягом 5 років з метою контрацепції спостерігалося зменшення мінеральної щільності кісток (хребців і стегнової кістки) в середньому на 5-6%. Зміни мінеральної щільності були більше виражені протягом перших двох років застосування препарату і дещо менше – в подальшому. В середньому зміни мінеральної щільності поперекових хребців становили ‑2,86%, -4,11%, - 4,89%, -4,93% і -5,38% на 1,2,3,4, і 5 році застосування препарату відповідно. Зміни мінеральної щільності як усієї стегнової кістки, так і її шийки зокрема, в середньому були подібними.
Після припинення застосування МПА мінеральна щільність кісток протягом дворічного періоду певною мірою відновлюється. Триваліше застосування МПА супроводжується меншим ступенем відновлення мінеральної щільності.
Втрата мінеральної щільності кісток у підлітків. Попередні результати незавершених ще досліджень застосування ін’єкцій МПА (150 мг внутрішньом’язово кожні 12 тижнів протягом 5 років) з метою контрацепції у підлітків (дівчат віком 12-18 років) також виявили, що застосування препарату супроводжується суттєвими змінами мінеральної щільності кісток. В середньому цей показник для поперекових хребців протягом 5 років зменшився на 4,2%, для стегнової кістки загалом і її шийки, зокрема – на 6,9 і 6,1% відповідно. І навпаки, у доросліших дівчат відзначено суттєве збільшення мінеральної щільності протягом періоду росту після настання місячних. Попередні дані невеликих за об’ємом досліджень у підлітків свідчать про часткове відновлення мінеральної щільності кісток протягом 2 років після припинення застосування МПА.
Дослідження застосування МПА у жінок з інтактною маткою в постменопаузному періоді (віком 50-79 років) виявили збільшення ризику розвитку раку молочних залоз і захворювань серцево-судинної системи.
Дослідження результатів застосування кон’югованих естрогенів у поєднанні з МПА показало значне зниження як остеопоротичних переломів (23%), так і їх загальної кількості (24%).
Фармакокінетика. Всмоктування. Після внутрішньом’язового введення медроексипрогестерону ацетату (МПА) його вивільнення відбувається повільно, що забезпечує створення низьких, але постійних концентрацій препарату в крові. Одразу після внутрішньом’язового введення МПА в дозі 150 мг/мл рівень препарату в плазмі досягає 1,7±0,3 нмоль/л. Через два тижні цей рівень становить 6,8±0,8 нмоль/л. Середній час досягнення максимальної концентрації після внутрішньом’язової ін’єкції становить приблизно 4 – 20 днів. Рівень МПА в сироватці поступово зменшується і досягає відносно стійкого рівня 1 нг/мл через 2-3 місяці. Однак, МПА може виявлятися в крові навіть через 7 – 9 місяців після внутрішньом’язової ін’єкції.
Розподіл. Майже 90 – 95% МПА знаходяться у крові у зв’язаному з білками стані. Об’єм розподілу становить 20±3 літрів. МПА проникає крізь гематоенцефалічний і плацентарний бар’єр. Після внутрішньом’язового введення 150 мг низькі рівні МПА визначаються в грудному молоці.
Метаболізм. МПА метаболізується в печінці.
Виведення. Період напів виведення після разового внутрішньом’язового введення становить приблизно 6 тижнів. МПА виводиться перш за все шляхом біліарної секреції з фекаліями. Протягом 4 днів майже 30% препарату виділяється в сечу.
Показання для застосування. Препарат Депо-Провера® призначається:
У гінекології:
для лікування ендометріозу;
для лікування вазомоторних проявів у менопаузі.
З метою контрацепції.
Спосіб застосування та дози.
Застосування в гінекології. Застосування комбінованої естроген/прогестинової терапії для лікування жінок в постменопаузному періоді повинно бути обмежено найменшою ефективною дозою і найкоротшим періодом лікування, таким щоб досягти мети лікування і зменшити ризик в кожному індивідуальному випадку.
Слід періодично контролю вати ефективність застосування препарату з індивідуальними частотою і об’ємом огляду.
У випадку ймовірного діагнозу ендометріоз жінкам з неураженою маткою не рекомендовано в схему лікування додавати прогестин.
Ендометріоз. Депо-Провера® призначають дорослим внутрішньом’язово по 50 мг один раз на тиждень, або по 100 мг один раз на 2 тижні протягом щонайменше 6 місяців.
Вазомоторні прояви в менопаузі. Внутрішньом’язово по 150 мг 1 раз на 12 тижнів.
Застосування для контрацепції (пригнічення овуляції). Рекомендована доза дорослим становить 150 мг один раз у 3 місяці шляхом глибокої внутрішньом’язової ін’єкції у сідничний або дельтоподібний м’яз. Першу ін’єкцію рекомендується здійснювати строго протягом перших 5 днів після початку чергової менструації; або у перші 5 днів після пологів, якщо пацієнтка не годує дитину груддю; або через 6 тижнів після пологів, якщо пацієнтка годує дитину груддю.
Застосування у підлітків. Препарат не слід призначати до настання менархіального періоду. Призначаючи Депо-Провера® дівчатам підліткового віку (12-18 років) слід пам’ятати, що в цьому віці може спостерігатися втрата мінералів кістковою речовиною, тому необхідно ретельно зважити можливу користь і ризик застосування препарату. Інші аспекти безпечності, ефективності застосування і дозування препарату подібні, як і при застосуванні препарату у дівчат в постменархіальному періоді і у дорослих.
Суспензію у флаконі або одноразовому шприці безпосередньо перед використанням слід ретельно струснути, щоб препарат набув вигляду однорідної суспензії.
Побічна дія.
При застосуванні у гінекології.
Розлади метаболізму і обміну речовин. Зміна ваги.
Психічні розлади. Безсоння, депресія, сонливість.
Розлади нервової системи. Запаморочення, головний біль, нервозність.
Судинні розлади. Тромбоемболія.
Розлади травного тракту. Нудота.
Розлади гепатобіліарної системи. Холестатична іктеричність/жовтяниця.
Розлади шкіри і підшкірної тканини. Вугри, алопеція, гірсутизм, свербіж, висипання, кропив’янка.
Розлади репродуктивної системи і молочних залоз. Розлади місячних (нерегулярні, збільшення або зменшення виділень), аменорея, погіршення церві кальної секреції, ерозії шийки матки, тривала ановуляція, галакторея, мастодинія, болючість молочних залоз.
Загальні розлади і розлади в місці введення. Набряк/затримка рідини, реакції гіпер чутливості (наприклад анафілаксія і анафілактоїдні реакції, ангіо невротичний набряк), втомлюваність, реакції у місці введення, пірексія.
Зміни лабораторних показників. Зменшення толерантності до глюкози.
Застосування для контрацепції.
Інфекції та інфікування. Вагініт.
Розлади метаболізму і обміну речовин. Затримка рідини, зміна ваги.
Психічні розлади. Зменшення лібідо або аноргазмія, безсоння, депресія, сонливість.
Розлади нервової системи. Судоми, запаморочення, головний біль, нервозність.
Судинні розлади. Тромбоемболія, припливи.
Розлади травного тракту. Біль або дискомфорт у животі, метеоризм, нудота.
Розлади гепатобіліарної системи. Розлад функції печінки, жовтяниця.
Розлади шкіри і підшкірної тканини. Вугри, алопеція, гірсутизм, свербіж, висипання, кропив’янка.
Розлади опороно-рухового апарату. Артралгія, біль у спині, судоми ніг. У пост маркетинговий період зрідка відмічали випадки остеопорозу і остеопоротичних переломів
Розлади репродуктивної системи і молочних залоз. Розлади місячних (нерегулярні, збільшення або зменшення виділень), аменорея, лейкорея, біль в тазу, тривала ановуляція, галакторея, мастодинія, болючість молочних залоз.
Загальні розлади і розлади в місці введення. Реакції гіпер чутливості (наприклад анафілаксія і анафілактоїдні реакції, ангіо невротичний набряк), втомлюваність, астенія, реакції у місці введення, пірексія.
Зміни лабораторних показників. Зменшення толерантності до глюкози, втрата мінеральної щільності кісток.
Протипоказання. Ймовірна або підтверджена вагітність, вагінальні кровотечі нез’ясованого генезу, важкі захворювання печінки з порушенням її функції, гіпер чутливість до медроксипрогестерону ацетату або інших компонентів препарату.
Протипоказання для застосування за окремими показаннями. Застосування для контрацепції і в гінекології. Діагностовані або ймовірні злоякісні захворювання молочної залози.
Передозування. Пероральний прийом препарату в дозі до 3 г на добу не спричиняв ознак передозування.
Лікування передозування полягає в симптоматичній і підтримуючій терапії.
Особливості застосування. Після введення однієї дози або при тривалому застосуванні МПА може спостерігатися тривала ановуляція з аменореєю та/або порушенням менструального циклу.
Якщо під час терапії виникає кровотеча із статевих шляхів, слід здійснити необхідні діагностичні заходи.
При застосуванні Депо-Провера® може спостерігатися деяка затримка рідини в організмі, тому препарат слід призначати з обережністю хворим з такими захворюваннями (наприклад епілепсія, мігрень, астма, порушення функції серця або нирок), перебіг яких може погіршуватися внаслідок затримки рідини.
При призначенні Депо-Провери® слід ретельно спостерігати за хворими, які лікувалися з приводу депресивних проявів.
У деяких пацієнтів на фоні застосування Депо-Провери® може зменшитися толерантність до глюкози. Тому під час застосування препарату слід ретельно спостерігати за станом хворих на діабет.
При направленні зразків ендометріальної або ендоцерві кальної тканини на дослідження слід попередити лаборанта про те, що пацієнтка приймає Депо-Провера®.
Слід попередити терапевта і лаборанта про те, що застосування Депо-Провера® може спричинити зменшення рівнів деяких ендокринних маркерів:
стероїдів у плазмі й сечі (таких як кортизол, естроген, прегнадіол, прогестерон і тестостерон);
гонадотропінів у плазмі й сечі (таких як лютеїнізуючий гормон і фолікулостимулюючий гормон);
зв’язуючий статеві гормони глобулін.
У випадку повної або часткової втрати зору, розвитку протоптозу, диплопії або мігрені, набряку диску зорового нерва або патології сітківки слід припинити застосування препарату.
Хоч і не встановлено, що Депо-Провера® може спричинити розвиток тромботичних і тромбоемболічних ускладнень, однак при виникненні подібних побічних проявів під час лікування слід уважно оцінити стан пацієнта і необхідність продовження застосування препарату.
Особливості застосування Депо-Провера для контрацепції і лікування ендометріозу. Оскільки при тривалому застосуванні препарату у жінок під час вагітності і лактації, у передменопаузному періоді, може спостерігатися втрата мінералів кістковою речовиною. Ось чомупри призначенні препарату слід ретельно зважити можливу користь і ризик.
Втрата мінеральної щільності кісток під час застосування Депо-Провера зменшує рівень естрогенів у сироватці, що супроводжується значною втратою мінеральної щільності кісток внаслідок пристосування метаболізму кісткової тканини до зменшеного рівня естрогенів. Це явище набуває особливого значення в підлітковому і ранньому періоді дорослого віку (в критичний період росту кісток). Втрата кістками мінералів збільшується при тривалому застосуванні і може частково набувати необоротного характеру. Залишається невідомим, чи спричинить застосування Депо-Провери® в молодому віці зменшення маси кісток і збільшить ризик остеопоротичних переломів у зрілому віці. Як у дорослих жінок, так і у підлітків зменшення мінеральної щільності кісток майже повністю відновлюється після припинення застосування Депо-Провера® і збільшення вироблення естрогену яєчниками. Вивчення ступеня зворотності втрати мінеральної щільності кістками у підлітків триває.
Тривале застосування (понад 2 роки) Депо-Провери® з метою контрацепції або лікування ендометріозу можливе лише тоді, коли інші методи контрацепції або лікування ендометріозу неефективні. У разі необхідності застосування препарату Депо-Провера® тривалий час слід оцінити втрату мінеральної щільності кістковою тканиною. У підлітків оцінка втрати мінеральної щільності повинна проводитися з урахуванням віку і зрілості скелету.
Для лікування жінок, які мають фактори ризику виникнення остеопорозу (наприклад метаболічні захворювання кісток, хронічний алкоголізм або паління, неврастенічна анорексія, випадки остеопорозу в родинному анамнезі або застосування медикаментів, що спричиняють втрату кісткової маси таких як антиконвульсанти або кортикостероїди), слід рекомендувати інші методи контрацепції або лікування ендометріозу. Застосування ін’єкцій Депо-Провера® може бути додатковим фактором ризику у таких хворих.
Оскільки при тривалому застосуванні препарату з метою контрацепції у жінок передменопаузного періоду, під час вагітності і лактації, може спостерігатися втрата мінералів кістковою речовиною, при призначенні препарату слід ретельно зважити можливу користь і ризик.
Слід пам’ятати про необхідність достатньої кількості кальцію і вітаміну Д у добовому раціоні жінок, які отримують Депо-Провера®.
Більшість жінок, які отримували препарат, відмічали порушення менструального циклу (нерегулярні місячні, інколи – тривалі місячні із значною крововтратою). Якщо такі пацієнтки продовжували лікування, відмічалося зростання нерегулярності місячних і навіть прояви аменореї.
Тривале спостереження за особами, яким застосовували суспензію Депо-Провера®, показало незначний або відсутність ризику розвитку раку молочної залози, раку яєчників, печінки чи шийки матки і тривалий захисний ефект зменшення ризику виникнення раку ендометрія.
Суспензія Депо-Провера® (150 мг внутрішньом’язово) має тривалий контрацептивний ефект. Середній час настання зачаття після останньої ін’єкції препарату становив 10 місяців (діапазон від 4 до 31 місяця) без залежності від тривалості застосування препарату.
У жінок, які застосовують Депо-Провера®, існує тенденція до збільшення маси тіла.
У разі виникнення жовтяниці слід припинити застосування Депо-Провери® і не призначати його знову.
Пацієнтки повинні бути попереджені, що ін’єкції Депо-Провера® не захищають проти ВІЧ-інфекції (СНІД) та інших захворювань, що передаються статевим шляхом.
Лікування вазомоторних проявів у період менопаузи.
Застосування інших доз пероральних кон’югованих естрогенів у поєднанні з медроксипрогестероном ацетатом, інших комбінацій препаратів і лікарських форм не було досліджено, тому за відсутністю відповідних даних для оцінки ризиків застосування таких препаратів слід враховувати наведену нижче інформацію.
Рак молочної залози.
Повідомлялося, що застосування комбінованої естроген/прогестинової терапії у жінок в пост менопаузі збільшує ризик розвитку раку молочної залози. Ризик розвитку раку молочної залози збільшується при застосуванні естроген/прогестинової гормональної терапії протягом кількох років. Дослідження результатів застосування кон’югованих естрогенів і МПА показали збільшення ризику пропорційно до тривалості застосування. При цьому також збільшується кількість випадків патології, яка виявляється при мамографії.
Серцево-судинні розлади.
Естрогени в поєднані з прогестинами або без них не слід застосовувати для профілактики серцево-судинних захворювань. Рандомізовані проспективні дослідження тривалого застосування комбінованої естроген/прогестинової терапії у жінок у пост менопаузі виявили збільшення ризику таких серцево-судинних захворювань як інфаркт міокарда, хвороби коронарних судин, інсульт і венозний тромбоз.
Захворювання коронарних артерій.
Рандомізовані контрольовані дослідження впливу комбінованої терапії кон’югованим естрогеном і медроксипрогестероном ацетатом не виявили позитивного впливу на стан коронарних артерій, навпаки, було виявлено можливе зростання ризику захворювань коронарних артерій вже з першого року застосування препарату.
Інсульт.
Дослідженнями було виявлено збільшення ризику виникнення інсульту вже з першого року застосування комбінованої терапії кон’югованим естрогеном і медроксипрогестероном ацетатом.
Венозна тромбоемболія, легенева емболія.
Гормональна терапія супроводжується підвищенням відносного ризику розвитку венозної тромбоемболії, а саме тромбозу глибоких вен або легеневої емболії, вже з першого року застосування препарату.
Деменція.
У жінок у пост менопаузі (віком 65 років і старше) при застосуванні Депо-Провери® було відзначено збільшення ризику можливого розвитку деменції і помірних когнітивних порушень. Застосування гормональної терапії для профілактики деменції і когнітивних порушень не рекомендовано.
Рак яєчників.
В деяких дослідженнях було виявлено, що застосування естрогену в поєднанні з прогестином збільшувало ризик розвитку раку яєчників, однак це збільшення не було статистично значуще.
Рекомендації щодо збору анамнезу і проведення огляду хворих.
До початку гормональної терапії слід детально зібрати медикаментозний і родинний анамнез. Огляд хворих перед початком лікування і протягом застосування препарату повинен включати вимірювання тиску крові, дослідження молочних залоз, органів черевної порожнини і малого таза, в тому числі – цитологічне дослідження шийки матки.
Вагітність. Призначення Депо-Провера® вагітним протипоказано.
Діти, матері яких отримували препарат за один-два місяці до неочікуваної вагітності, мали вищий ризик народження з низькою масою тіла в поєднанні з вищим ризиком смерті в неонатальному періоді.
У випадках продовження застосування препарату під час вагітності чи бажанні пацієнтки завагітніти, її слід попередити про потенційний ризик для плода.
Лактація. Депо-Провера® та його метаболіти виділяються з молоком. Невідомо, чи це є ризиком для дітей, які вигодовуються груддю. Тому при призначенні препарату жінкам, які годують груддю, слід ретельно зважити можливу користь і ризик.
Здатність керувати автомобілем і працювати з механізмами. Вплив медроксипрогестерону ацетату на здатність керувати автомобілем і працювати з механізмами ґрунтовно не досліджували.
Взаємодія з іншими лікарськими засобами. При сумісному застосуванні аміноглютетимід може значною мірою знизити сироваткову концентрацію препарату Депо-Провера®. Застосування Депо-Провера® у високих дозах може зменшити ефект від застосування аміноглютетиміду.
Умови та термін зберігання. Зберігати в недоступному для дітей місці, при температурі не вище 15-25º С.
Термін придатності - 5 років.
Після відкриття флакону суспензія має бути використана одразу.
Умови відпуску. За рецептом.
Упаковка. Флакони або заповнені одноразові шприци по 1 мл.
Виробник. Фармація Н. В./С. А., Бельгія, Пфайзер Менюфекчуринг Бельгія Н. В., Бельгія
Адреса. Rijksweg 12, 2870 Puurs, Belgium.
| Кількість переглядів: |