Ліки від а до я -
Хвороби -
Калькулятор калорій -
Магнітні бурі -
Дієти -
Очищення організму -
Схуднення -
Молочниця
Геморой -
Лікування -
Косметологія -
Поради -
Інсульт -
Інфаркт -
Діабет -
Варикоз -
Вправи -
Covid-19
Ліки та препарати
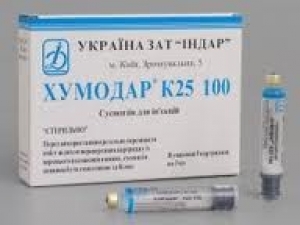
Хумодар
ЗАТ «ІНДАР», Україна
Інструкція
Склад:
діюча речовина: 1 мл нейтрального ін’єкційного розчину містить 100 МО інсуліну людини рекомбінантного;
допоміжні речовини: м-крезол, кислота хлористоводнева, натрію гідроксид, натрію дигідро фосфат дигідрат, натрію хлорид, гліцерин, вода для ін’єкцій.
Лікарська форма.
Розчин для ін’єкцій.
Фармакотерапевтична група.
Протидіабетичні засоби. Інсуліни та аналоги короткої дії. Код АТС А 10АВ 01.
Клінічні характеристики.
Показання.
Цукровий діабет.
Протипоказання.
Тяжка гіпер чутливість негайного типу до інсуліну. Алергія до компонентів препарату. Гіпоглікемія.
Спосіб застосування та дози.
Доза та час ін’єкції встановлюються лікарем в індивідуальному порядку, залежно від дієти, рівня цукру в крові, потреби хворого. При підборі дози ХУМОДАР® Р 100Р для дорослих добова потреба в інсуліні становить від 0,5 до 1,0 МО/кг маси тіла.
Перехід з інших препаратів інсуліну може проводитися тільки під контролем лікаря. Призначень лікаря (добове дозування інсуліну, дієта та звичайна фізична активність) хворий повинен дотримуватись ретельно.
ХУМОДАР® Р 100Р вводиться підшкірно декілька разів на добу за 15–20 хвилин до прийому їжі. Місце ін’єкції слід змінювати після кожної ін’єкції. ХУМОДАР® Р 100Р може вводитись у вигляді внутрішньо венної ін’єкції або інфузії.
Побічні реакції.
Порушення обміну речовин, метаболізму.
Найчастішим проявом побічної дії інсулінотерапії є гіпоглікемія, що розвивається при введенні занадто високої дози препарату. Гіпоглікемія характеризується зниженням рівня цукру нижче 50 або 40 мг/дл. Симптоми гіпоглікемії можуть включати холодний піт, блідість шкіри, нервозність або тремор, почуття неспокою, дратівливість, незвичну втому або слабкість, втрату орієнтації, утруднення в концентрації уваги, сонливість, підвищене почуття голоду, тимчасові порушення зору, головний біль, прискорене серцебиття. Тяжка гіпоглікемія може призвести до втрати свідомості і/або судом, тимчасовим або постійним порушенням функцій мозку і навіть до загрози життю. Неадекватне дозування інсуліну може призвести до гіперглікемії та діабетичного кето ацидозу. Симптоми гіперглікемії можуть включати відчуття спраги, часте сечовипускання, нудоту, сонливість, почервоніння і сухість шкіри, сухість у роті, втрату апетиту, а також запах ацетону при диханні. Дуже рідко в перші тижні інсулінотерапії можливе виникнення набряків ніг, так звані інсулінові набряки, пов’язані з затримкою рідини в організмі, що самостійно зникають.
Порушення з боку імунної системи.
У поодиноких випадках прийом інсуліну приводить до розвитку алергії, яка може проявлятися місцевою реакцією у вигляді почервоніння, набряку або свербежу в ділянці введення. Дуже рідко можуть мати місце генералізовані алергічні реакції, які проявляються ерозійним ураженням слизових оболонок, нудотою, ознобом. Тяжкими проявами генералізованої алергічної реакції на інсулін є анафілактичний шок з розладом серцевої діяльності і дихання, ангіо невротичний набряк. Генералізовані реакції гіпер чутливості є потенційно небезпечними для життя. Дуже рідко застосування інсуліну може спричинити утворення антитіл до нього. Наявність таких антитіл може створити необхідність корекції дозування з метою усунення розвитку гіпо- і гіперглікемії. У осіб з підвищеною чутливістю до інсуліну може спостерігатись послаблення дії інсуліну на клітини інсулін чутливих тканин - інсулінорезистентність. Інсулінорезистентність виникає внаслідок гіперпродукції антитіл до інсуліну/рецепторів інсуліну, або гіперсекреції контр інсулінових гормонів. У випадку, коли добова доза інсуліну перевищує 60 ОД, слід припускати інсулінорезистентність і проконсультуватися з лікарем відносно корекції дози та виду інсуліну, дотримання відповідної дієти в харчуванні.
Зміни з боку шкіри і підшкірної клітковини.
На початку лікування інсуліном можуть виникнути зміни вигляду шкіри в місці ін'єкції: короткочасні накопичення рідини в тканинах (транзиторний набряк), легке почервоніння шкіри, які зникають самі собою під час подальшого лікування. У випадку розвитку значної еритеми, яка супроводжується свербежем і появою пухирів, що швидко поширюються за межі ділянки ін'єкції, а також інших тяжких реакцій чутливості до компонентів препарату належить повідомити про це лікарю, оскільки в деяких випадках такі реакції можуть загрожувати життю. Лікар вирішує, який захід слід вжити. В місці ін'єкції зрідка може виникнути атрофія або гіпертрофія жирової тканини. Постійна зміна місця ін'єкції дає змогу зменшити ці явища або зовсім їх уникнути під час подальшого лікування. Іноді виникають ускладнення внаслідок ушкодження іннерваційного апарату шкіри ін'єкційною голкою і, можливо, хімічними речовинами, що містяться в препаратах інсуліну як консерванти.
Порушення з боку органів зору.
На початку інсулінотерапії можуть з'являтися порушення рефракції очей, які зникають самостійно через 2-3 тижні.
Неврологічні розлади.
Зрідка може виникати оборотна периферична нейропатія.
Передозування.
До передозування можуть призвести: абсолютне передозування інсуліну, зміна препарату, пропуск прийому їжі, блювання, проноси, фізичне навантаження, захворювання, які спричиняють зниження потреби в інсуліні (хвороби нирок та печінки, гіпофункція кори надниркових залоз, гіпофіза або щитоподібної залози), зміна місця ін’єкції (наприклад, шкіра живота, передпліччя, стегна), а також взаємодія інсуліну з іншими засобами, що призводять до різкого зниження рівня цукру в крові. Якщо хворий, який страждає на діабет, помічає в себе ознаки гіпоглікемії, він може самостійно уникнути цього стану шляхом прийому глюкози або цукру (краще у вигляді розчину) або їжі, яка містить велику кількість цукру чи вуглеводів. Для цього слід постійно мати при собі не менше 20 г глюкози (виноградного цукру). Якщо зниження рівня цукру не може бути негайно усунуте, необхідно терміново викликати лікаря. Особливо небезпечно це для хворих, які мають порушення мозкового кровообігу, та хворих, у яких, окрім діабету, є також виражена коронарна хвороба серця.
При тяжких станах, обумовлених зниженням рівня цукру в крові, потрібне внутрішньо венне введення глюкози, яке здійснюється лікарем, або внутрішньом’язова ін’єкція глюкагону. Якщо хворий після цього знову здатний до самостійної активності, йому слід поїсти.
Застосування у період вагітності або годування груддю.
Інсулін не проходить крізь плацентарний бар’єр, тому немає обмежень лікування діабету у період вагітності. Потреба в інсуліні звичайно знижується у першому триместрі вагітності та істотно зростає у другому та третьому триместрах. Безпосередньо після пологів потреба в інсуліні різко знижується, що підвищує можливість виникнення гіпоглікемій. Але потім потреба в інсуліні швидко повертається до вихідного рівня. Під час годування немовляти може виникнути потреба в корекції дози інсуліну або дієти.
Діти.
Немає достатнього досвіду застосування препарату дітям.
Особливості застосування.
Перед першим застосуванням препарату необхідно клінічно проконтролю вати чутливість до препарату шляхом внутрішньо шкірного тесту. Препарат повинен завжди залишатися прозорим та безбарвним.
У разі неадекватного підбору дози чи зміни препарату, а також у разі нерегулярного застосування даного лікарського засобу чи нерегулярного прийому їжі можливі надмірні коливання рівня цукру в крові, в першу чергу, в бік зниження, які послаблюють здатність до активної участі в дорожному русі та роботі з технікою. Це стосується початкового періоду лікування, а також одночасної дії алкоголю або лікарських засобів, які діють на центральну нервову систему (див. Взаємодія з лікарськими засобами).
Застереження при застосуванні. Будь-яку заміну препаратів інсуліну слід здійснювати обережно і лише під медичним наглядом. Зміни концентрації, виробника, типу (швидкої дії, середньої тривалості дії, повільної дії тощо), виду (тваринного походження, людський, аналоги людського інсуліну) або способу виробництва (одержаний за допомогою рДНК, на відміну від інсуліну тваринного походження) можуть бути пов’язані з необхідністю зміни дозування.
Взаємодія з іншими лікарськими засобами та інші види взаємодій.
Додаткове призначення будь-яких інших лікарських засобів може посилити або послабити дію інсуліну на рівень цукру в крові.
Посилення дії інсуліну можливе у разі одночасного призначення інгібіторів МАО, неселективних b-адреноблокаторів, сульфаніламідів, анаболічних стероїдів, тетрациклінів, клофібрату, циклофосфаміду, фенфлураміну, препаратів, що містять етанол.
Послаблення дії інсуліну можливе під час одночасного призначення з хлорпротиксеном, діазоксидом, гормональними засобами для запобігання вагітності, сечогінними засобами (салуретиками), гепарином, ізоніазидом, кортикостероїдами, літію карбонатом, нікотиновою кислотою, фенолфталеїном, похідними фенотіазину, фенітоїном, гормонами щитоподібної залози, симпатикомім етичними засобами, а також трициклічними антидепресантами.
У хворих, які одночасно отримують інсулін і клонідин, резерпін або саліцилати, можуть виникнути як послаблення, так і посилення дії інсуліну.
Вживання алкоголю може призвести до небезпечного зниження рівня цукру в крові.
Фармакологічні властивості.
Фармакодинаміка. Активна діюча речовина препарату – нейтральний розчин інсуліну. Належить до інсулінів короткої дії. Забезпечує швидке та значне зниження глюкози в крові, посилює її засвоєння тканинами.
Фармакокінетика. ХУМОДАР® Р 100Р забезпечує швидке і значне зниження вмісту цукру в крові, ефект настає вже через 30 хвилин і досягає максимального рівня через 1–2 години після підшкірного введення препарату. Залежно від дозування ефект триває протягом 5–7 годин. ХУМОДАР® Р 100Р може застосовуватися в комплексі з іншими гіпоглікемічними засобами, зокрема з інсулінами подовженої дії (Хумодар® Б 100Р, Хумодар® К 25 100Р).
Фармацевтичні характеристики.
Основні фізико-хімічні властивості: прозорий нейтральний розчин.
Термін придатності.
2 роки.
Умови зберігання.
Зберігати в недоступних для дітей місцях!
Зберігати при температурі від + 2оС до + 8оС. Не допускати заморожування, уникати прямого контакту флакона з морозильним відділенням або накопичувачем холоду.
Препарат не можна застосовувати після закінчення терміну придатності, вказаного на упаковці.
Флакон з інсуліном, що використовується, можна зберігати протягом 6 тижнів при кімнатній температурі (не вище +25оС) за умови захисту від прямої дії тепла та світла.
Упаковка.
Розчин для ін’єкцій у флаконах по 10 мл (100 МО/мл) № 1.
Категорія відпуску.
За рецептом.
Виробник.
ЗАТ „ІНДАР”.
Місцезнаходження.
ЗАТ „ІНДАР”.
02099, м. Київ, вул. Зрошувальна, 5. Тел.: 566-66-72.
| Кількість переглядів: |